망막박리는 시야에 암점과 시력 저하를 유발하는 응급 안과 질환입니다. 비문증과 빛번짐이 주요 초기 증상이며, 유리체 절제술과 레이저 치료로 관리할 수 있습니다. 조기 진단과 적절한 치료가 시력 보존에 중요합니다.
망막박리

1. 망막박리(Retinal Detachment)란?
망막박리(Retinal Detachment)는 망막이 정상 위치에서 분리되어 시력에 심각한 영향을 미치는 안과적 응급 질환입니다. 망막은 빛을 감지하는 신경세포로 이루어진 얇은 조직으로, 이곳이 분리되면 시력 정보가 뇌로 전달되지 않아 시야에 어두운 점이나 시력 손실이 나타납니다. 망막박리는 조기 치료가 필수적이며, 치료하지 않으면 영구적인 시력 상실로 이어질 수 있습니다.
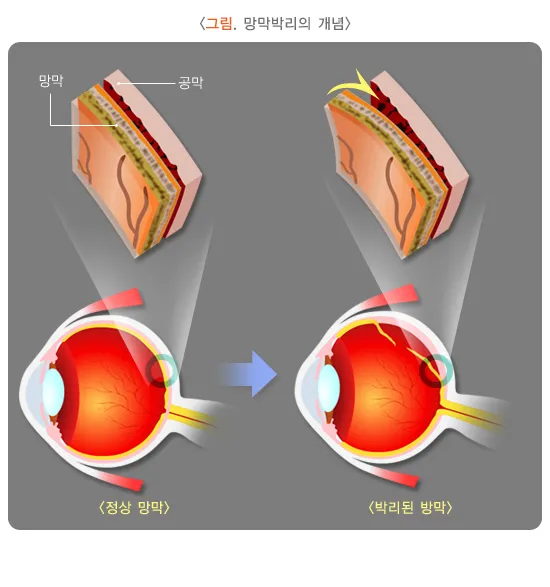
2. 망막박리의 유형
1. 열공성 망막박리(Rhegmatogenous Retinal Detachment)
• 망막에 찢어진 구멍(열공)이 생겨 액체가 스며들면서 망막이 분리되는 형태입니다.
• 가장 흔한 유형이며, 고도근시나 노화에 의해 유리체가 망막을 당기면서 발생합니다.
2. 견인성 망막박리(Tractional Retinal Detachment)
• 당뇨망막병증이나 망막정맥폐쇄로 인한 흉터 조직이 망막을 당겨 분리시키는 형태입니다.
• 주로 당뇨병과 같은 기저질환이 있는 환자에게 발생하며, 비교적 진행 속도가 느린 편입니다.
3. 삼출성 망막박리(Exudative Retinal Detachment)
• 염증이나 종양, 혈관 문제로 인해 망막 아래로 액체가 고여 망막이 분리됩니다.
• 물리적인 구멍 없이 액체 누출로 인해 망막이 분리되는 유형입니다.
3. 망막박리의 원인과 위험 요인
1. 고도근시
• 고도근시 환자의 경우 유리체가 얇아져 망막에 구멍이 생기기 쉬워 망막박리 위험이 높습니다.
2. 외상
• 머리나 눈에 심한 외상을 입으면 망막이 찢어지거나 분리될 수 있습니다.
3. 나이와 유리체 변화
• 노화에 따라 유리체가 수축하고, 이로 인해 망막이 당겨지면서 열공이 생길 수 있습니다.
4. 기저질환
• 당뇨망막병증, 고혈압성 망막병증 등 망막에 영향을 미치는 질환이 있는 경우 망막박리 위험이 높아집니다.
5. 안과 수술 또는 과거 망막질환 병력
• 백내장 수술 후 합병증으로 망막박리가 발생할 수 있으며, 과거에 망막 질환을 앓은 환자는 주의가 필요합니다.
4. 망막박리의 주요 증상
1. 비문증(Floaters)
• 눈 앞에 검은 점이나 실 같은 물체가 떠다니는 비문증이 갑자기 나타나거나 증가합니다.
2. 빛번짐(Photopsia)
• 어두운 곳에서 눈을 감을 때 번쩍이는 빛이 보일 수 있으며, 이는 망막이 당겨질 때 발생하는 증상입니다.
3. 시야 손실
• 망막박리가 진행되면서 시야에 어두운 그늘(암점)이 생기고, 점점 시야가 좁아집니다.
4. 중심 시력 저하
• 황반부가 박리되면 사물의 중심부가 보이지 않는 증상이 발생할 수 있습니다.
5. 시야 흐림과 왜곡
• 망막박리로 인해 시야가 흐리거나 직선이 휘어 보일 수 있습니다.
5. 망막박리의 진단 방법
1. 안저검사(Funduscopy)
• 안저검사로 망막박리 여부와 열공의 위치를 직접 확인할 수 있습니다.
2. 안구 초음파 검사(B-scan Ultrasonography)
• 망막박리가 심하여 안저가 잘 보이지 않을 때 초음파를 통해 망막의 상태를 평가합니다.
3. 광간섭단층촬영(OCT, Optical Coherence Tomography)
• OCT로 망막의 단층 이미지를 얻어 박리 범위와 박리된 위치를 세밀하게 파악합니다.
6. 망막박리의 치료 방법
1. 레이저 광응고술(Laser Photocoagulation)
• 초기 열공성 망막박리의 경우 레이저를 이용해 찢어진 부위를 봉합하여 망막박리를 방지합니다.
2. 냉동치료(Cryopexy)
• 열공 주위에 냉동치료를 시행해 조직을 밀착시키는 방법으로, 열공을 막아 망막박리를 예방할 수 있습니다.
3. 공기 또는 가스 주입술(Pneumatic Retinopexy)
• 망막에 공기나 가스를 주입해 찢어진 망막을 안구 벽에 밀착시키는 방법입니다.
• 주로 상부 망막박리 시 사용되며, 이후 레이저 치료나 냉동치료로 열공을 봉합합니다.
4. 유리체 절제술(Vitrectomy)
• 망막을 당기는 유리체를 제거하여 망막을 제자리로 복원하는 수술로, 견인성 망막박리와 같이 유리체로 인한 박리에 사용됩니다.
5. 공막돌륭술(Scleral Buckling)
• 눈 바깥쪽 공막을 누르기 위해 실리콘 밴드를 삽입하여, 박리된 망막을 제자리로 밀착시키는 수술 방법입니다.
7. 망막박리의 합병증과 예후
1. 재발 위험
• 망막박리는 치료 후에도 재발할 수 있어, 정기적인 추적 검사가 필요합니다.
2. 영구적 시력 손실
• 황반이 포함된 경우 중심 시력 손실이 영구적일 수 있습니다.
3. 유리체 출혈 및 염증
• 수술 과정에서 유리체 출혈이나 염증이 발생할 수 있어 관리가 필요합니다.
4. 망막 위축
• 장기적으로 망막 위축이 발생할 수 있으며, 이로 인해 시력이 감소할 수 있습니다.
8. 망막박리의 예방과 관리 방법
1. 정기 안과 검진
• 고도근시나 당뇨병 등 고위험군은 정기적으로 안과 검진을 받아야 합니다.
2. 비문증과 빛번짐 주의
• 비문증이나 빛번짐이 갑자기 증가할 경우 빠르게 안과를 방문해 검사받는 것이 중요합니다.
3. 안전한 생활 습관
• 외상을 피하고, 눈을 보호하는 것이 중요합니다. 스포츠 중에는 보호 안경 착용을 권장합니다.
4. 혈당과 혈압 관리
• 당뇨병과 고혈압 관리를 통해 망막 손상 가능성을 줄이는 것이 중요합니다.
9. 최신 연구와 발전 가능성
1. 줄기세포 치료 연구
• 손상된 망막을 재생할 수 있는 줄기세포 치료가 연구 중입니다.
2. 유전자 치료
• 유전적 요인으로 인한 망막박리의 위험을 줄이기 위해 유전자 치료가 개발되고 있습니다.
3. AI 기반 조기 진단 시스템
• AI를 통한 안구 이미징 분석으로 망막박리를 조기 발견하고, 진행 정도를 정확히 예측하는 연구가 활발히 진행 중입니다.
결론
망막박리(Retinal Detachment)는 시력에 심각한 영향을 줄 수 있는 안과적 응급 상황으로, 초기 증상인 비문증과 빛번짐을 주의 깊게 관찰하고 조기에 진단받는 것이 중요합니다. 적절한 치료를 통해 예후가 개선될 수 있으며, 최신 AI 기반 조기 진단과 줄기세포 치료가 망막박리 치료의 새로운 가능성을 열고 있습니다. 정기적인 안과 검진과 생활습관 관리로 망막박리 위험을 줄일 수 있으며, 조기에 발견하고 적절히 대응하면 시력 보존이 가능합니다.






